La vieja Sífilis ha vuelto: lo que hay que saber sobre “la gran simuladora”
Cifras de la Organización Mundial de la Salud (OMS) alertan sobre un incremento de los casos a nivel mundial.

Compartir
La sífilis no es cosa del pasado. Si bien mucha gente cree que se trata de una enfermedad erradicada hace muchos años, cifras de la Organización Mundial de la Salud (OMS) y de la actual Secretaría de la Salud de Argentina alertan sobre un incremento de los casos a nivel mundial y nacional. Afecta tanto a personas con pene como con vulva, y a diferencia de otras ITS crónicas, tiene cura.
Por Alejandra Zani
Ilustración: Flor Capella
“Cuando se habla de sífilis la gente piensa en la prehistoria, pero es una enfermedad que sigue estando y en aumento, mucho más frecuente lo de que se piensa”, explica a Presentes la Dra. Valeria Fink, infectóloga y staff de Investigaciones Clínicas en Fundación Huésped. “Se trata de una infección de transmisión sexual (ITS) producida por la bacteria Treponema Pallidum (TP), que se transmite fundamentalmente por contacto sexual y por transmisión congénita y perinatal (a través del embarazo), y se puede curar a través de tratamiento con antibióticos”.
En diciembre del año pasado, la Secretaría de Salud dio a conocer a través del Boletín sobre el VIH, sida e ITS en la Argentina que la tasa cada 100.000 habitantes pasó de 11,7 a a 35,2 entre el 2013 y el 2017, alcanzando una tasa de 50,3 en 2018. Según este informe, la población más vulnerable es la de jóvenes de 15 a 34 años, con una tasa de 130 cada 100.000 habitantes.
“Mi primera reacción cuando el test de sífilis me dio positivo fue ambivalente”, cuenta D. G. (38 años) a Presentes. “Por un lado, leo esta información de que se están multiplicando los casos, pero sigue sonando como una enfermedad de transmisión sexual tan vieja, que uno piensa que está superada. Cuando me dio positivo el test, sentía que tenía que estar erradicado o controlado”.
D. G. sabía que la sífilis es una ITS, pero no estaba al tanto de que podía ser asintomática. “Quizás la tenía hace mucho tiempo y cuando dio positivo el test me tomó bastante por sorpresa. Lo primero que me preocupó fue pensar en mis últimos encuentros sexuales. Les avisé y estuvo todo bastante bien”.
“LA GRAN SIMULADORA”
En muchos casos, la sífilis no genera síntomas y sus lesiones no siempre son visibles. Además, muchas veces no duelen, no sangran ni generan picazón, por lo que los pacientes solo consultan cuando la pueden ver. “Esto es más fácil para las personas con pene, que tienen las lesiones a la vista, pero cuando la lesión está en el ano o en la vagina, muchas veces no se sabe que la tienen”, explica Sol Ferreyra (@sol_despeinada en redes sociales), médica docente en el Departamento de Patología Humana de la UBA. “Por esto se la llama la gran simuladora dentro del mundo médico”.
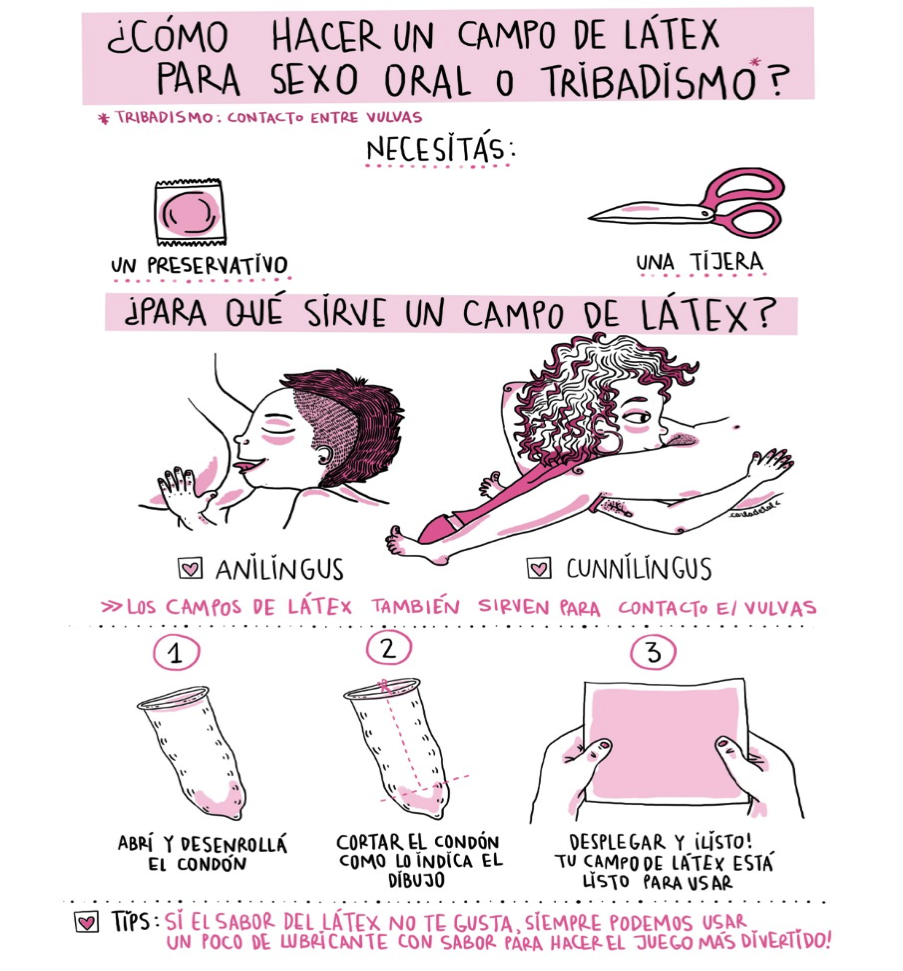
Para Ferreyra, la sífilis no discrimina entre géneros. “A la hora de la transmisión, cualquier persona que esté infectada y tenga una lesión, no importa si son dos vulvas en contacto o dos penes, o un pene en contacto con un ano o a través de la boca, puede transmitir la infección”, explica a Presentes. “También los juguetes sexuales. En este sentido, las personas más vulnerables son las que no se cuidan con métodos de barrera, preservativo, campo o guantes de látex durante todo el acto sexual. No hay más vuelta que darle”.
A nivel de estadísticas, el ex Ministerio de Salud de la Nación tampoco discrimina los casos de sífilis por vía de transmisión. “Esto hace que la posibilidad de decir qué sectores de la población LGBT+ se encuentran más vulnerables sea muy difícil”, aclara Romina Mauas, miembro de la comisión de SIDA e ITS de la SADI y coordinadora médica en Helios Salud. “En la actual ficha de notificación, donde lxs médicxs debemos notificar los casos de sífilis al Estado, la distribución todavía es por sexo biológico y hay mayor notificación de mujeres que de varones, pero creemos que tiene que ver con los casos de sífilis congénita durante el embarazo, donde el seguimiento es muy exhaustivo. En cuanto a casos de varones que tienen sexo con varones, la estadística nacional muestra que la población de entre 16 y 24 años es la más vulnerable, y en el de mujeres que tienen sexo con mujeres no está discriminado, pero los casos en consultorio son menores”.
Para la Dra. Fink, por su parte, el mayor problema en relación a esto es la falta de información. “La población trans es vulnerable desde el punto de vista de acceso a la salud. Muchas chicas trans hacen trabajo sexual y a veces no tienen la opción de usar o no un preservativo, y además de las limitaciones en el acceso a la salud se encuentran vulneradas a nivel social. Por otro lado, las mujeres que tienen sexo con mujeres tienen que saber que, en caso de que hubiera una lesión, también pueden transmitir el virus. Es decir que la transmisión no se da solo en la penetración, porque el chancro (nombre de las lesiones sifilíticas en su estadío inicial) puede estar perfectamente ubicado en la vulva, o se puede transmitir a través del sexo oral”.
Después del diagnóstico positivo, mientras hacía el tratamiento, D. G. pensaba en que le hubiera gustado un Estado más presente en lo que son campañas y demás. “Yo fui atendido en un servicio de salud privilegiado como es el Hospital Fernández que cuenta con un área de infectología, pero sabemos que no es así en todos lados. Me pregunto cómo será en otros espacios que no tienen estos accesos. No es algo de lo que se está hablando, pero es algo que está sucediendo muchísimo”.
DETECCIÓN Y PREVENCIÓN
La infectividad de la sífilis por transmisión sexual es mayor -alrededor del 60%- en las etapas iniciales. “En este estadío, la lesión más típica es el chancro sifilítico que puede estar ubicado en las zonas genitales (ano, vagina, pene, vulva, y labios) como en la zona bucal. Con el correr de los días, esas úlceras pueden curarse solas, lo que no quiere decir que se haya curado la infección”, explica la Dra. Fink. “Pasado el tiempo puede aparecer la sífilis secundaria, que es como un brote en el cuerpo que puede afectar el tronco, las piernas, la cara, o algo típico, que aparezcan ronchas en las palmas de las manos y los pies. Cuando esto sucede, mucha gente piensa que es un cuadro alérgico, pero se trata de sífilis. Lo importante es hacer la consulta médica y hacer los estudios en sangre para tener el diagnóstico en forma oportuna”.

Este fue el caso de A. R. (29 años). “Cuando me enteré de que tenía sífilis, quedé impactada. Suponía que se trataba de una reacción alérgica que suelo tener al estrés, un poco más grave y con erupciones en la vulva. Sabía muy poco sobre esta enfermedad, pensaba que era cosa del pasado, y me hubiera gustado saber de inmediato que es una enfermedad que tiene cura”, cuenta a Presentes.
Si bien se ha dicho que uno de los principales motivos del ascenso de la sífilis se debe a la disminución del uso del preservativo, la Dra. Fink advierte que no hay una única causa absoluta que determine el motivo del brote. “Debido a que se logró controlar el VIH en pacientes que llevan el tratamiento al día, alcanzando una carga indetectable y por lo tanto haciendo que el virus sea intransmisible, se redujo el uso de métodos de protección y si se miran las estadísticas de la Dirección Nacional de Sida y ETS, la población de varones que tienen sexo con varones es donde están apareciendo nuevos casos, pero esta no es la única causa”.
Para Mauas, los cambios en el comportamiento sexual de las personas, acompañados por el aumento de encuentros sexuales a través del uso de las aplicaciones móviles, también son indicadores de incrementos de ITS en las poblaciones jóvenes. “Esto se debe a que las transformaciones sociales no fueron acompañadas por una mayor educación sexual y reproductiva por parte del Estado, o al menos no tanto como quisiéramos”, asegura a Presentes. “El uso de la profilaxis preexposición (PrEP) redujo el temor frente al VIH, pero eso no significa que no se puedan transmitir otras ITS. Hay escasa información sobre ESI y recortes presupuestarios para los servicios de salud sexual y reproductiva”.
Consultá el mapa de puestos fijos de distribución de preservativos aquí.
¿CÓMO SE CURA LA SÍFILIS?
Para A. R., el diagnóstico positivo fue drástico. “Me cuestioné con quiénes tuve sexo, por qué no me cuide, y tuve miedo de que se tratara de una enfermedad crónica. Esto por mi propio desconocimiento. No sabía que tenía cura. Por suerte, la ginecóloga me informó que con inyectables iba a pasar, y que debía avisar a las personas con quienes había mantenido relaciones sexuales para que se hicieran el chequeo y cortar los canales de transmisión”.
Si bien lxs especialistas afirman que la mejor prevención viene a través del método de barrera, tampoco ésta asegura una protección total. “La sífilis puede transmitirse aunque uno use bien el preservativo porque puede haber lesiones por fuera del marco que cubre el preservativo”, explica Mauas. “Lo que es importante saber es que se cura a través de un tratamiento de antibióticos. A pesar de que es una infección muy anciana, es un microorganismo que no ha generado resistencia antibiótica a la penicilina, así que es este el tratamiento a elección. Es inyectable, y la cantidad de dosis se indica de acuerdo al estadío de la infección”.
En el caso de aquellas personas que no puedan recibir la penicilina, la investigadora de la SADI afirma que también existen tratamientos alternativos o con dosis menores. “Luego de de 48/72 horas de aplicación ya empieza a haber una respuesta al tratamiento. Pero aunque se cure, la sífilis no deja anticuerpos protectores. Uno se puede curar, pero si te volvés a exponer, podés volver a adquirir la sífilis todas las veces que te expongas, y esto es bastante alto en su primer estadio de la infección. Por eso siempre aconsejamos el uso de método de barrera”.
SÍFILIS CONGÉNITA
La sífilis también puede transmitirse de manera perinatal, es decir, de la madre al hijo. En estos casos se la llama sífilis congénita. “El número de mujeres que cursan la síflis durante el embarazo está en incremento. Si no hay detección temprana y tratamiento a tiempo, o si el tratamiento no puede hacerse de manera adecuada, el niño nacerá con sífilis congénita, lo que trae aparejado bajo peso y complicaciones de otro orden, cuando no ocurre pérdida del embarazo”, explica Mauas.
“Las embarazadas son una población particularmente vulnerable y todas deberían tener, al menos una vez por trimestre de su embarazo, un control de sífilis”, agrega, por su parte, la Dra. Fink. “El riesgo es que el bebé podría nacer con malformaciones muy serias si la mujer contrae sífilis durante el embarazo y no se trata. Esos son los casos que sí o sí tenemos que notificar y es lo que más preocupa”.
Para la especialista, esta situación no debería darse ya que, por ley, las mujeres deberían realizarse el control una vez por trimestre de acuerdo a su carnet de control prenatal. Además, recuerda que es parte del rol del Estado y de la Dirección de Sida e ITS como organismo representativo “asegurar la provisión y distribución gratuita de preservativos en un montón de centros de salud”. También advirtió que, en temas de prevención, siempre se va “un paso por detrás”.
“Sabemos que hubo algunos temas de faltas, pero en general los preservativos están, las personas pueden acercarse a los centros de salud, buscar los preservativos y los lubricantes. Aquí es importante que se use el gel acuoso, evitar saliva y otras cremas, ya que en el caso de la saliva se puede estar repartiendo también otras ITS”.
Somos Presentes
Apostamos a un periodismo capaz de adentrarse en los territorios y la investigación exhaustiva, aliado a nuevas tecnologías y formatos narrativos. Queremos que lxs protagonistas, sus historias y sus luchas, estén presentes.
APOYANOS
SEGUINOS
Notas relacionadas
Estamos Presentes
Esta y otras historias no suelen estar en la agenda mediática. Entre todes podemos hacerlas presentes.

 Apoyanos
Apoyanos


